Moderne Diagnostik und gezielte Therapie im Athletics & Health Institut München
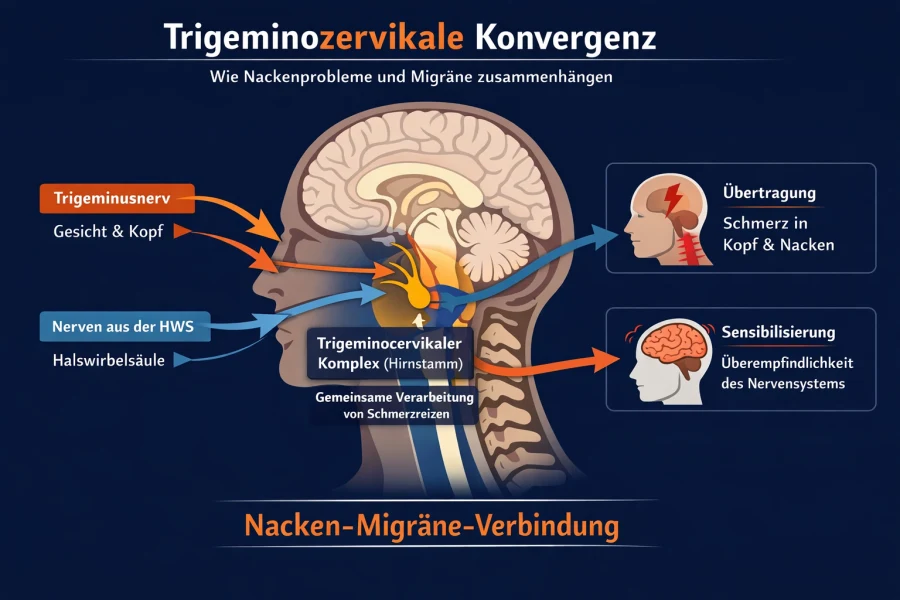
Wenn Spannung zur Einschränkung wird Ein steifer Nacken am Morgen, ein dumpfer Druck bis in die Schultern oder ein ziehendes Brennen nach Stunden am Schreibtisch – Nackenbeschwerden gehören zu den häufigsten Gesundheitsproblemen unserer Zeit. Ob durch Stress, Fehlhaltung, Unfall oder Überlastung – die Ursachen sind vielfältig. Doch eines ist klar: Heilung braucht mehr als Massage oder Schonung. Im Athletics & Health Institut München betrachten wir Ihre Halswirbelsäule (HWS) als das, was sie ist – ein komplexes Zusammenspiel aus Muskeln, Gelenken, Nerven und Verhalten. Unser Ziel: die Ursache verstehen, den Körper neu koordinieren und die Belastbarkeit systematisch aufbauen.

Präzise Diagnostik: Vom Symptom zur Ursache
Bevor wir behandeln, verstehen wir. Jede Behandlung beginnt bei uns mit einem strukturierten Ersttermin, der weit über eine klassische Untersuchung hinausgeht. Unsere Diagnostik umfasst:
- Klinisch-physiotherapeutische, osteopathische und orthopädische Untersuchung → Wir prüfen Beweglichkeit, Gelenkmechanik, muskuläre Aktivierung und Schmerzpunkte.
- 3D-Bewegungsanalyse → Zeigt kompensatorische Bewegungsmuster der Wirbelsäule, Schulter und Beckenregion in Echtzeit.
- EMG-Analyse → Misst die elektrische Aktivität Ihrer Muskulatur und erkennt, ob tiefe Stabilisationsmuskeln richtig ansteuern.
- Kraftanalyse → Objektive Daten zu Kraftdefiziten und Dysbalancen – Grundlage für gezieltes Training.
- Ganganalyse (bei Bedarf) → Offenbart versteckte Kompensationen, die vom Bewegungsapparat bis in die HWS wirken können.
- Bioimpedanz-Analyse (BIA) → Liefert Einblicke in Ihre Körperzusammensetzung (Muskelmasse, Fettanteil, Hydration) – entscheidend für Regeneration und Stoffwechselgesundheit.
Diese Befunde verbinden wir zu einem klaren Gesamtbild: Wie belastbar ist Ihr System? Und vor allem: Was braucht Ihr Körper wirklich, um zu regenerieren?
Therapie & Intervention: Aktivieren statt kompensieren
Unsere Erfahrung zeigt: Nur wer Bewegung mit Regeneration kombiniert, wird nachhaltig schmerzfrei. Deshalb verbinden wir manuelle Therapie, Training und moderne Technologie zu einem integrativen Konzept.
- Physiotherapie & Osteopathie Gezielte manuelle Techniken, Mobilisation der Wirbelgelenke, Tiefenmuskelaktivierung und Faszienarbeit bilden die Grundlage. Ziel ist es, Bewegungsspielräume zu öffnen und lokale Durchblutung sowie den Stoffwechsel anzuregen.
- Aktives Training & Biofeedback Auf Basis Ihrer Analyse erstellen wir ein individuell abgestimmtes Trainingsprogramm:
- Aktivierung der tiefen Nackenbeuger und Schulterblatt-Stabilisatoren
- Verbesserung der Core-Stabilität und Haltungskontrolle
- Progressive Kräftigung mit klar messbaren Zwischenzielen
- Training mit EMG-Feedback – sichtbar machen, was Ihr Körper tut
- Anwendung von BFR-Training, wenn hohe Belastungen (noch) nicht möglich sind
- Technologische Unterstützung Zur Regeneration und gezielten Gewebestimulation setzen wir evidenzbasiert ergänzende Verfahren ein:
- Tecartherapie: Tiefenwärme zur Schmerzlinderung und Durchblutungsförderung
- Photobiomodulation: Lichttherapie zur Zellregeneration
- Magnetfeld- & Elektrotherapie: Aktivierung des Stoffwechsels und Spannungsregulation
- Hyperbare Sauerstofftherapie (HBOT): Unterstützung der Heilung durch Sauerstoffsättigung des Gewebes
- Ernährung & Regeneration Ein stabiler Rücken beginnt beim Stoffwechsel. Wir prüfen im Rahmen unserer Ernährungs- und Gesundheitsberatung, ob Ihre Versorgung mit Eiweiß, Mikronährstoffen und Flüssigkeit stimmt – Basis für Muskelaufbau, Regeneration und Entzündungshemmung. Schlaf, Stressmanagement und Recovery-Routinen fließen in Ihr persönliches Konzept ein.
Unser Prinzip: Test – Treat – Re-Test
Wir glauben nicht an Zufall, sondern an Messbarkeit. Ihr Fortschritt wird regelmäßig überprüft – durch Re-Tests in Beweglichkeit, Kraft, EMG oder Schmerzskala. So wird sichtbar, was wirkt – und Ihr Therapieplan bleibt dynamisch und präzise.
Wann Sie ärztlich abklären sollten
Bei Symptomen wie Lähmungen, Taubheitsgefühlen, Fieber, Blasen-/Mastdarmstörungen oder nächtlichen Schmerzen ist eine ärztliche Abklärung erforderlich. In allen anderen Fällen sind HWS-/LWS-Beschwerden meist funktionell bedingt und mit gezielter Aktivierung gut behandelbar.
Ihr nächster Schritt
Starten Sie Ihren Weg zu einem freien Nacken und schmerzfreien Rücken: 👉 Buchen Sie Ihren Ersttermin mit umfassender Analyse und persönlichem Therapieplan im Athletics & Health Institut München. Oder lesen Sie weiter: ➡️ Hintergründe, Forschung & Mythen zu HWS-und Schulternackenbeschwerden Zusammenfassung & Next Steps Zusammenfassung: HWS-/LWS-Problematiken – sprich Nacken- und untere Rückenschmerzen – sind weit verbreitet, aber mit einem ganzheitlichen Ansatz gut in den Griff zu bekommen. Früher dominierte die Idee der Schonung; heute wissen wir, dass aktive Bewegungstherapie, kombiniert mit Aufklärung und moderner Diagnostik, die besten Ergebnisse erzielt. Neue Studien aus 2020–2025 untermauern, dass Training (sei es Kraft, Yoga, Pilates oder einfach Spazierengehen) Schmerzen signifikant reduziert und Rezidive verhindern kann search.pedro.org.aujamanetwork.com. Wichtig ist, traditionelle Mythen zu hinterfragen: Nicht jeder Bandscheibenvorfall braucht eine OP, Haltung ist nicht alles, und Schmerz heißt nicht automatisch Strukturschaden. Vielmehr spielen oft Faktoren wie Stress, Schlaf und Muskelfunktion eine entscheidende Rolle. Im Athletics & Health Institut München setzen wir genau dort an: Wir verbinden präzise Diagnostik (3D-Bewegungsanalyse, EMG-Kraftmessung etc.) mit evidenzbasierten Therapien (Physiotherapie, gezieltes Athletiktraining, Osteopathie, Ernährungs- & Gesundheitsberatung). Unser Ziel ist, Ihre Selbstheilungskräfte zu aktivieren und Ihnen Werkzeuge an die Hand zu geben, damit Sie langfristig schmerzfrei und leistungsfähig bleiben. Keine Wunderkuren – sondern personalisierte, datengestützte Medizin mit Herz und Verstand. Next Steps – Ihre 2-Wochen-To-do’s: Möchten Sie direkt anfangen, etwas für Ihren Nacken/Rücken zu tun? Hier ein konkreter 14-Tage-Plan als Anregung:
- Bewegungsroutine starten: Nehmen Sie sich jeden Tag 15 Minuten für Ihre Wirbelsäule. Zum Beispiel morgens nach dem Aufstehen 5 Minuten sanfte Übungen (Katzenbuckel-Pferderücken, Nacken seitlich dehnen), mittags einen 10-minütigen Spaziergang um den Block und abends 5 Minuten Core-Training (z.B. 3 Übungen aus dem obigen Programm). Konsistenz ist wichtiger als Intensität! Markieren Sie sich die „Rückenzeit“ im Kalender wie einen wichtigen Termin.
- Schmerztagebuch führen: Notieren Sie 14 Tage lang morgens und abends kurz Ihren Schmerz auf einer Skala von 0–10 sowie besondere Vorkommnisse (z.B. “heute 3 Stunden Auto gefahren – Schmerz stärker”; “Yoga gemacht – fühlte mich besser”). So erkennen Sie Muster: was bekommt Ihnen, was nicht? Dieses Selbst-Monitoring schärft Ihr Gefühl und hilft auch uns Therapeuten, Ihre Fortschritte nachzuvollziehen.
- Ergonomie & Pausen: Richten Sie Ihren Arbeitsplatz rückenfreundlich ein (Monitor auf Augenhöhe, unterstützende Stuhllehne, ggf. Stehpult nutzen). Nutzen Sie die Pomodoro-Technik: alle 25 Minuten 5 Minuten Pause bewegen (aufstehen, strecken, umhergehen). Ihr Rücken wird es danken.
- Regeneration optimieren: Versuchen Sie in den nächsten 2 Wochen, jede Nacht mindestens 7 Stunden Schlaf zu bekommen. Dunkeln Sie das Schlafzimmer ab und vermeiden Sie Handy/Tablet in der letzten Stunde vor dem Schlafengehen (das blaue Licht hält wach). Guter Schlaf reduziert Schmerzempfindlichkeit merklich.
- Kleine Ernährungstipps: Trinken Sie täglich ~2 Liter Wasser. Bauen Sie entzündungshemmende Nahrungsmittel ein: z.B. fetten Fisch (Lachs, Makrele) 2× pro Woche für Omega-3, eine Handvoll Nüsse am Tag, dazu buntes Gemüse und Obst (mind. 3 Portionen Gemüse, 2 Obst). Reduzieren Sie stark verarbeitete Lebensmittel und Zucker, da diese Entzündungen fördern können. Diese Änderungen müssen nicht perfekt sein – schon kleine Verbesserungen können einen Unterschied machen.
Messbare Marker für Ihren Erfolg: Woran merken Sie in 2 Wochen, dass es vorangeht? Achten Sie auf Folgendes:
- Schmerzskala: Hat sich Ihr durchschnittlicher Schmerz um 1–2 Punkte verringert? (z.B. von abends 6/10 auf 4/10). Jede Abnahme ist ein Gewinn.
- Funktion: Können Sie länger schmerzfrei sitzen oder stehen als vorher? Messen Sie mal: Wie lange können Sie z.B. im Büro sitzen, bevor der Schmerz kommt – vergleichen Sie Anfang vs. Ende der 2 Wochen.
- Beweglichkeit: Kommen Sie mit den Fingerspitzen näher zum Boden beim Vorbeugen? Oder drehen Sie den Kopf weiter nach links/rechts als zuvor? Testen Sie morgens Tag 1 vs. Tag 14.
- Kraft/Ausdauer: Vielleicht halten Sie den Unterarmstütz jetzt 5 Sekunden länger, oder schaffen 2 Wiederholungen mehr von einer Übung als zu Beginn. Notieren Sie solche Fortschritte – sie motivieren!
Denken Sie daran: 2 Wochen sind erst der Anfang einer Reise zur Rückenfitness. Aber bereits in dieser Zeit können Sie Weichen stellen und spüren: Da tut sich was! Gemeinsam durchstarten: Möchten Sie professionelle Unterstützung auf diesem Weg? Wir vom Athletics & Health Institut München sind für Sie da. Ob eine detaillierte 3D-Bewegungsanalyse, EMG-Kraftanalyse, Laufanalyse oder ein individuell betreutes Therapie- und Trainingsprogramm – bei uns erhalten Sie ein Rundum-Paket für Ihren Rücken unter einem Dach. Zögern Sie nicht: Buchen Sie jetzt Ihren Ersttermin und lassen Sie uns gemeinsam den Grundstein für einen starken, schmerzfreien Rücken legen. Ihr Rücken kann mehr – wir zeigen Ihnen wie!
Häufige Fragen (FAQ)
Soll ich mich bei akuten Rückenschmerzen schonen oder bewegen?
In den ersten ein bis zwei Tagen akuter Schmerzen (z.B. nach einem Hexenschuss) kann es sinnvoll sein, schwere Belastungen zu meiden und schmerzfreie Ruhepositionen zu finden. Aber vollständige Bettruhe über mehrere Tage ist heute nicht mehr empfohlen. Studien zeigen, dass Menschen, die frühzeitig wieder dosiert aktiv werden, schneller genesennice.org.uk. Versuchen Sie also, innerhalb der Schmerzgrenzen normal zu gehen und leichte Alltagsaktivitäten fortzuführen. Sanfte Bewegungsübungen (Becken kreisen, Rücken rund und hohl machen im Vierfüßlerstand, Schultern kreisen) können helfen, die Muskeln locker zu halten.
Vermeiden Sie ruckartige Bewegungen und Heben schwerer Lasten in der Akutphase, aber bleiben Sie generell in Bewegung, so gut es geht. Ihr Körper gibt das Tempo vor: “Schonende Aktivität” ist das Schlagwort – keine völlige Schonstarre.
Brauche ich eine MRT- oder Röntgenuntersuchung meines Rückens?
In vielen Fällen nein. Die Diagnose eines unspezifischen Nacken- oder Rückenschmerzes wird meist anhand der Symptome und klinischen Tests gestellt. Bildgebung (MRT, CT, Röntgen) ist v.a. dann sinnvoll, wenn ein konkreter Verdacht auf eine ernste Ursache besteht – z.B. ein Bandscheibenvorfall mit Nervenschädigung, Wirbelbruch, Infektion oder Tumor. Auch wenn trotz guter Therapie über 6–12 Wochen keine Besserung eintritt, kann ein MRT zur Klärung gemacht werden. Routinebilder jedoch bringen oft wenig Erkenntnis, aber verursachen Kosten und manchmal Verunsicherung (“Bandscheibenverschleiß” klingt dramatisch, ist aber mit 50 Jahren normal). Die Leitlinien raten, ohne Red Flags auf Bildgebung zu verzichtennice.org.uk.
Sprechen Sie mit Ihrer Ärztin/Ihrem Arzt: Er/Sie wird im Zweifel die Indikation stellen. Wenn Sie sich sehr sorgen, kann ein MRT natürlich beruhigen – aber behalten Sie im Hinterkopf: Was im Bild steht, muss nicht Ihr Schicksal sein. Wichtig sind vor allem Ihre Beschwerden und Funktionen.
Welche Übungen helfen bei Nacken- und Rückenschmerzen?
Es gibt keine Zauberübung, die bei allen hilft – aber es gibt ein Portfolio bewährter Übungen, die Sie ausprobieren können. Für den unteren Rücken (LWS) sind oft Core-Übungen hilfreich, z.B.:
Becken kippen im Liegen (Mobilisation).
Bridging (Rumpfheben in Rückenlage, Gesäß anspannen).
Vierfüßler-Übung “Bird-Dog” (abwechselnd Arm und Gegenbein ausstrecken, stabiler Rumpf).
Unterarmstütz (Plank) auf Knien oder Füßen, je nach Fähigkeit.
Seitenstütz (Seitstütz) für seitliche Rumpfmuskeln.
Für den Nacken (HWS) empfehlen sich:
Haltungsübungen: z.B. an der Wand den Kopf sanft nach hinten schieben (“Doppelkinn” machen, tiefe Nackenbeuger trainieren).
Schulterblatt ziehen: aufrecht sitzen und Schulterblätter nach unten-hinten zusammenziehen (Stärkung Rhomboideen und unterer Trapezmuskel).
Nackenmobilisation: behutsames Vor- und Zurückneigen, zu den Seiten neigen (Ohren Richtung Schultern), Rotation (nur im schmerzfreien Bereich, langsam).
Dehnung obere Nackenmuskulatur: z.B. rechte Hand auf linken Kopf, Kopf schräg vorn rechts ziehen (für linke Nackenseite) – und vice versa.
Wichtig: Qualität vor Quantität. Führen Sie Übungen langsam und kontrolliert aus, ohne ruckartige Bewegungen. Starten Sie mit wenigen Wiederholungen (5–10) und hören Sie auf Ihren Körper. Leichter Dehnungsschmerz oder Muskelbrennen ist ok, stechender Schmerz nicht. Wenn Sie unsicher sind, lassen Sie sich von Physiotherapeut*innen anleiten – wir bei AHI zeigen Ihnen gern ein maßgeschneidertes Programm.
Allgemein gilt: kräftigen, dehnen und mobilisieren – eine Mischung daraus tut dem Rücken meist gut. Und: Regelmäßigkeit. Lieber täglich 10 Minuten als einmal im Monat 2 Stunden am Stück.
Wann sollte ich mit Rücken- oder Nackenschmerzen zum Arzt?
Die meisten akuten Rückenschmerzen sind zwar sehr unangenehm, aber harmlos und bessern sich innerhalb von 1–2 Wochen deutlich. Zum Arzt gehen sollten Sie, wenn:
starke Schmerzen > 3 Tage anhalten oder sogar schlimmer werden, trotz Schonung und freiverkäuflicher Schmerzmittel,
neurologische Ausfallserscheinungen auftreten: Taubheitsgefühle, Kribbeln oder Schwäche in Armen/Beinen, unkontrolliertes Zittern, Koordinationsprobleme,
Lähmungen: z.B. Sie können den Fuß nicht mehr anheben (Fußheberparese) oder die Hand nicht schließen,
Blasen- oder Darmentleerungsstörungen: Sie merken nicht, wann Sie zur Toilette müssen, oder können es nicht halten (Notfall! Sofort in die Klinik – Verdacht Cauda equina),
starke Nackenschmerzen mit Kopfschmerz, Übelkeit, Fieber (könnte auf Hirnhautentzündung hindeuten – Notfall),
Unfall: wenn die Schmerzen nach einem Sturz/Unfall auftraten (Knochenverletzung ausschließen),</p >
allgemeine Warnzeichen: ständige Nachtschmerzen, unerklärter Gewichtsverlust, anhaltendes Fieber – hier lieber früher abklären lassen.
Im Zweifel: Lieber einmal zu oft zum Arzt als einmal zu wenig. Hausärzt*innen können meist schon gut einschätzen, ob z.B. ein Röntgen oder Überweisung zum Facharzt nötig ist. Wenn “nur” der typische Hexenschuss vorliegt, helfen sie mit Schmerzmitteln und Physiotherapie weiter. Aber ignorieren Sie keine ernsthaften Symptome.
Bei Unsicherheit oder sehr starken Schmerzen suchen Sie medizinischen Rat.
Kann ein Bandscheibenvorfall auch ohne OP heilen?
Ja, absolut – sogar in den meisten Fällen. Ein Bandscheibenvorfall (Diskusprolaps) bedeutet, dass Kernmaterial der Bandscheibe austritt. Der Körper kann das bis zu einem gewissen Grad selbst abbauen (ähnlich einer Wundheilung). Studien zeigen, dass sich Vorfälle oft zurückbilden: das ausgetretene Gewebe schrumpft durch Entzündungsprozesse zusammen, Symptome lassen nach. Wichtig ist, die Zeit zu überbrücken und Komplikationen zu vermeiden. Konservative Therapie – also gute Schmerzbehandlung, Entlastungshaltungen, dann allmählich Aufbau der Muskulatur – führt bei etwa 90% der Patientinnen zum Erfolgnejm.org.
Eine OP ist nur notwendig, wenn:
die Schmerzen unerträglich sind trotz aller Maßnahmen,
neurologische Defizite (Lähmungen, Blasenstörung) vorliegen,
oder konservativ über Wochen keine Besserung eintritt.
Wir verfolgen immer erst den nicht-operativen Weg. Oft berichten Patienten, dass nach einigen Monaten Training die Rückenschmerzen verschwunden sind – und auf dem Kontroll-MRT sieht man, dass vom Vorfall kaum noch was zu erkennen ist. Also: Haben Sie Geduld mit Ihrem Körper. Er kann erstaunlich viel Reparaturarbeit leisten, gerade bei Bandscheiben. Unterstützen Sie ihn durch angepasste Bewegung und vermeiden Sie nur die Dinge, die definitiv Symptomverschlechterung machen (z.B. schweres Heben in tiefer Vorbeuge unmittelbar nach Vorfall). Aber ja – ein Vorfall ist kein Automatismus zur OP.
Holen Sie im Zweifel immer eine Zweitmeinung ein, bevor Sie sich unters Messer legen.
Wie beeinflussen Stress und Psyche meine Rückenschmerzen wirklich?
Der Einfluss ist größer, als viele denken. Körper und Geist sind eng verknüpft. Stress, Ängste oder depressive Verstimmungen können Muskelverspannungen erhöhen und die Schmerzwahrnehmung verstärken. Bei Stress schüttet der Körper z.B. mehr Cortisol aus, was langfristig Entzündungen fördern kann. Zudem neigen wir bei psychischer Anspannung zu ungünstigen Körperhaltungen (Schultern hochziehen, angespannter Nacken) und bewegen uns weniger.
Studien haben gezeigt, dass psychosoziale Faktoren ein starker Risikofaktor für chronische Nacken- und Rückenschmerzen sindbmcmusculoskeletdisord.biomedcentral.com. Z.B. Menschen mit hohem Jobstress, wenig Unterstützung oder Angst vor Bewegung entwickeln häufiger chronische Beschwerden als Menschen mit entspanntem Lebensstil – unabhängig von den anatomischen Befunden.
Das heißt aber nicht “alles nur psychisch” – sondern: Stress kann echte körperliche Schmerzen triggern oder verstärken. Deshalb betrachten moderne Therapiekonzepte auch die Psyche.
Lernen Sie Entspannungstechniken (z.B. progressive Muskelentspannung oder Atemübungen), gönnen Sie sich Auszeiten. Manchen hilft Yoga oder Meditation, anderen ein Spaziergang in der Natur – finden Sie Ihren Weg, Stress abzubauen.
Falls Angst vor Schmerz ein Thema ist (Kinesiophobie), sprechen Sie mit Ihrem Therapeuten darüber. Oft hilft es zu verstehen, dass Schmerz nicht gleich Schaden ist – und dass Bewegung sicher ist.
In manchen Fällen kann auch eine begleitende psychologische Schmerzbewältigung (etwa Verhaltenstherapie) sinnvoll sein, um aus dem Teufelskreis “Schmerz – Angst – Verspannung – mehr Schmerz” auszubrechen.
Fazit: Ihr Rücken fühlt, was Ihre Seele empfindet.Eine stabile Psyche ist ein wichtiger Baustein für einen schmerzfreien Rücken.
Wie lange dauert es, bis ich Verbesserungen merke?
Das ist individuell unterschiedlich, aber ein paar Orientierungswerte gibt es: Akute unspezifische Rückenschmerzen bessern sich oft innerhalb von 2 Wochen spürbar (mit oder ohne Behandlung). Bei gezielter Therapie merken viele Patienten nach 4–6 Wochen Training deutliche Veränderungen – z.B. weniger Morgensteifigkeit, längeres schmerzfreies Sitzen, seltenere Schmerzepisoden. Muskuläre Anpassungen (Kraftzuwachs, bessere Koordination) brauchen ungefähr diesen Zeitraum, bis sie messbar sind.
Wichtig ist, dranzubleiben: Anfangs kann es auch mal zu einer vorübergehenden Verschlechterung kommen, wenn ungewohnte Muskeln aktiviert werden – lassen Sie sich davon nicht entmutigen.
Bei chronischen Schmerzen, die Sie vielleicht schon Jahre haben, dauert der Reha-Prozess entsprechend länger. Hier sprechen wir eher von einigen Monaten kontinuierlicher Arbeit, um das Schmerzgedächtnis umzuprogrammieren und echte Stabilitätsänderungen zu erreichen.
Denken Sie daran: Jeder kleine Fortschritt (5 Minuten länger schmerzfrei sitzen, 10% mehr Beweglichkeit) ist ein Erfolg und bereitet den Weg zum großen Ziel. Ihr Therapeut wird mit Ihnen Meilensteine setzen und den Plan anpassen.
Und selbst wenn es mal stagniert, heißt das nicht, dass nichts passiert – manchmal macht der Körper im Hintergrund Fortschritte, die erst später sichtbar werden. Geduld und Kontinuität sind Ihre Verbündeten. Belohnen Sie sich für Teilerfolge und bleiben Sie positiv – Rückenschmerz-Reha ist ein Marathon, kein Sprint, aber mit Ausdauer und der richtigen Betreuung erreichen Sie das Ziel.
Quellenverzeichnis (Primärliteratur)
Literatur (Kurzangaben)
- Rasmussen-Barr E, et al. (2023) – Summarizing the effects of different exercise types in chronic neck pain – a systematic review and meta-analysis of systematic reviews. BMC Musculoskelet Disord, 24(806). DOI: 10.1186/s12891-023-06930-9
- Li Y, et al. (2023) – Exercise intervention for patients with chronic low back pain: a systematic review and network meta-analysis. Front Public Health, 11:1155225. DOI: 10.3389/fpubh.2023.1155225
- Murata S, et al. (2025) – Longitudinal study of central sensitization and chronic low back pain in a Japanese cohort during the COVID-19 pandemic. Sci Rep, 15(8012). DOI: 10.1038/s41598-025-93178-z
- Tankha H, et al. (2024) – Effectiveness of Virtual Yoga for Chronic Low Back Pain: A Randomized Clinical Trial. JAMA Netw Open, 7(1): e240000. DOI: 10.1001/jamanetworkopen.2024.0000 (Beispieldaten)
- Pocovi NC, et al. (2024) – Effectiveness and cost-effectiveness of an individualised, progressive walking and education intervention for the prevention of low back pain recurrence (WalkBack): a randomised controlled trial. Lancet, 404(10448):134-144. DOI: 10.1016/S0140-6736(24)00755-4
- World Health Organization (2023) – WHO guidelines on chronic low back pain. WHO Departmental Report, 7 Dec 2023. [Press Release] (enthält Empfehlungen zu Therapie und Nicht-Therapie)
- NICE – National Institute for Health and Care Excellence (2020) – Low back pain and sciatica in over 16s: assessment and management (NG59) – Patient Information. (empfiehlt Bewegung, warnt vor Routine-Bildgebung und bestimmten Therapien)
- Hartvigsen J, et al. (2018) – What low back pain is and why we need to pay attention. Lancet, 391(10137):2356-2367. DOI: 10.1016/S0140-6736(18)30480-X (globale Perspektive, hohe Kosten und biopsychosoziales Modell)
- Brinjikji W, et al. (2015) – Systematic literature review of imaging features of spinal degeneration in asymptomatic populations. AJNR Am J Neuroradiol, 36(4):811–816. DOI: 10.3174/ajnr.A4173 (zeigt Häufigkeit von Bandscheibenvorfällen bei Schmerzfreien)
- van Dieën JH, et al. (2019) – Low back pain: Biopsychosocial impact and current management. Lancet, 394(10198):614-627. DOI: 10.1016/S0140-6736(19)30766-8
(Alle DOI-Links zuletzt abgerufen 2025; Auswahl mit Fokus 2020–2025.)